Повышенный уровень холестерина, который на медицинском языке звучит как дислипидемия, — научно-доказанный фактор риска сердечно-сосудистых заболеваний и атеросклероза. На какую медицинскую помощь могут рассчитывать пациенты с таким диагнозом и что поможет его предотвратить, эксперты обсудили на круглом столе XV Всероссийского конгресса пациентов.
По данным исследования ЭССЕ-РФ, которое проводится в стране тремя крупными научно-исследовательскими институтами, около 60-70% населения страны имеет гиперхолестеринемию и, в частности, высокий уровень липопротеидов низкой плотности. В основном это люди с избыточной массой тела, ожирением, сахарным диабетом и рядом других состояний.
Есть и генетически обусловленная причина «плохого» холестерина — семейная гиперхолестеринемия, которая сегодня стала одной из причин «молодых» инфарктов и инсультов. Эксперты считают, что пациенты плохо осведомлены об этом заболевании, между тем, каждый пятый инфаркт или инсульт, случившийся в молодом возрасте (от 20 до 40 лет), происходит у людей из-за наследственного повышения холестерина. Оно вызвано мутацией генов, которые влияют на липидный обмен в организме. Это приводит к образованию атеросклеротических бляшек на стенках сосудов и развитию атеросклероза в молодом и даже детском возрасте.
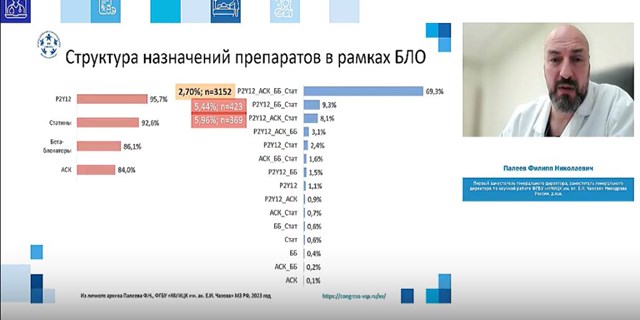
Член-корреспондент РАН, профессор, д.м.н., первый заместитель генерального директора, заместитель генерального директора по научной работе ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России Филипп Палеев отметил, что дислипидемия —модифицируемый фактор риска, и влияние на него может существенно снизить сердечно-сосудистую заболеваемость, затормозить проявление болезни и уменьшить количество смертей. «Благодаря программе льготного лекарственного обеспечения пациентов высокого риска — перенесших инфаркт, инсульт, чрескожное коронарное вмешательство, аортокоронарное шунтирование, их смертность в течение года снижается на 33%. Это хорошая цифра, но сейчас возможности программы ограничены — в ней есть только два статина из доступных в России, поскольку туда попадают только препараты из списка ЖНВЛП, — пояснил он. — Но врачам нужно контролировать у пациентов уровень холестерина комбинированной терапией. Добиться результатов монопрепаратами в большинстве случаев невозможно. Расширение программы льготного лекарственного обеспечения за счет включения в нее новых МНН и расширения ЖНВЛП поможет достигать лучших результатов при лечении пациентов».
Заместитель генерального директора по научной работе и профилактической кардиологии НМИЦ кардиологии Минздрава России Нана Погосова добавила, что в качестве медикаментозной терапии гипертриглицеридемии используется достаточно безобидный, но эффективный препарат Омега-3 ПНЖК. «Прием такого препарата действительно снижает уровень триглицеридов. Целесообразно рекомендовать его пациентам с ХБП, у которых уровень триглицеридов более 1,7 ммоль/л», — сказала она.
Свою историю участникам круглого стола рассказала Людмила Либерцева, которая борется с дислипидемией уже больше 20 лет. Как и любую болезнь, которая не болит, повышенный холестерин у женщины обнаружили случайно — при постановке онкологического диагноза. В тот момент на его показатели не обратили внимания, все силы были брошены на борьбу с основным недугом. Холестерин продолжал держаться на высоком уровне, и после серии обследований — липидограммы, дуплексного сканирования сосудов головы и шеи — Людмиле назначили статины. Однако обойтись только фармакотерапией не удалось: спустя 4 года она стала терять зрение, сужение сосудов достигло 80%, в связи с чем пришлось прибегнуть к методам сосудистой хирургии. Жизнь пациентке спасли, но другие диагнозы посыпались как из рога изобилия. В списке был даже стеноз аорты. Вскоре врачи пришли к выводу — у Людмилы наследственная гиперхолестеринемия, и в зоне риска не только она сама, но и ее дети.
Сейчас в России появились специальные липидные центры, куда направляют пациентов с повышенным уровнем холестерина и другими факторами риска (заболеваниями сердца и сосудов в молодом возрасте), чтобы повысить раннее выявление семейной гиперхолестеринемии. В одном из таких Людмила получила расчет индивидуального риска и инновационную медикаментозную терапию, которая для нее стала жизнеспасающей.
Наследственная гиперхолестеринемия — недооцененное заболевание, которое встречается у каждого 60–50-го жителя. Сегодня есть способы лечения таких пациентов. Если диагноз поставлен вовремя, можно назначить терапию или хирургическое лечение и предотвратить сердечные приступы. Сначала назначают статины, если не помогает — подключают инновационные препараты из класса ингибиторов PCSK-9 или инклисиран.
Как отметила руководитель координационного центра по реализации федерального проекта «Борьба с сердечно-сосудистыми заболеваниями» Минздрава России Елена Мазыгула, заболевание опасно тем, что практически не имеет видимых проявлений. «Холестерин не болит, а когда заболит, будет уже поздно. В этой борьбе важна не только роль врача, но и самого человека, который часто пренебрегает даже бесплатной терапией, едва почувствует себя лучше. Необходимо формировать приверженность лечению и повышать информированность населения о таких заболеваниях и настороженность к ним: ранние инфаркты и инсульты у ближайших родственников могут свидетельствовать о наличии наследственной гиперхолестеринемии», — сказала она.